大阪市における骨粗鬆症検診

目次
骨粗鬆症検診の体制
大阪市における骨粗鬆症の検診体制は、行政や民間機関による健康診断などで骨密度を測定する場合、
「主にかかとの骨を調べる」
ことが多いです。
大阪に限らず、全国的にも同じような体制であることが多いです。
これは検査機器自体が、スペースをあまり必要とせず、検査方法も簡便かつ早いことによるものだと考えます。
そういえば、銀行のスペースで測定を受けたことがあります。
この行政などの検査結果で、一定の基準値を下回ったり境界線であれば、
「精密検査を受けてください」
とすすめられることが多いでしょう。

まずは、行政の健康診断などで簡単な検査。
その結果が良くなければ、今度は病院で精密検査… という流れが多いということか。
大阪市では、各地域の保健福祉センターにおいて無料で骨粗鬆症検診を行うことが可能です。
対象者は、
「年度末現在で18歳以上となる大阪市民」
です。
こちらの大阪市のウェブサイトから、検診実施日や予約状況を確認できますので、ぜひご覧ください。
また、検診結果は当日にもらうことができます。
この結果が「要精密検査」となった方は、前述のように精密検査を実施する大阪市内の協力医療機関 (※パソコンから開くと重いかもしれません) での受診を案内されます。
大阪市住之江区にあるむつみクリニックも、上記リンクの協力機関に含まれていますね。
はい。大阪で骨粗鬆症の精密検査を受けたい場合は、当院「06-6686-7623」までお気軽にお電話ください。
やっぱり、整形外科で精密検査を受けるのが1番いいんですか?
一般的には整形外科が思い浮かぶと思いますが、精密検査ができない整形外科も存在します。
その一方、内科で精密検査ができる病院もあります。
大阪市で精密検査が可能な医療機関は、前述のように大阪市のウェブサイトから確認する以外にも、行きたいクリニックのウェブサイトを調べたり、お電話で直接確認されるのがよいでしょう。
骨粗鬆症検診の方法
骨密度検査については方法がいくつかあり、最も推奨される方法は「DXA法 (できさほう) 」です。
ただし、自治体で行われる方法は、「MD法」「QUS法」が大半となります。
それぞれの方法の違いについて解説します。
骨密度検査の方法①「DEXA法」
大阪市にある当院「むつみクリニック」では、骨粗鬆症の精密検査としてDEXA法 (できさほう) を用いております。
※「DXA法」とも書きます。
DEXA法 (できさほう) …
どんな検査方法なんですか?
DEXA法とは、2種類のエネルギーのX線を用いて骨密度を計測する方法です。
これは日本骨粗鬆症学会、そして世界的にも推奨されている骨密度測定方法です。
放射線を用いるものの、被ばく量は「胸部X線の数十分の一」というごくわずかな量です。
DEXA法は全身の骨密度を測定することができますが、一般には腰椎 (ようつい) 正面と大腿骨近位部の測定に用いられます。
それぞれの部位の測定値が、「若年成人の平均値の70%未満の場合」は骨量減少と判定します。
腰椎 (ようつい) と大腿骨近位部で結果が異なる場合は、最も低いところで判断します。

自治体などの骨粗鬆症検診で、
「要精密検査」
となった方は、そのあとの医療機関にかかる際、
「腰椎 (ようつい) や大腿骨が測定できるDEXA装置があるかどうか」
を調べてから受診をされることをおすすめします。
骨密度検査の方法②「MD法」
MD法 (えむでぃーほう) は、第2中手骨 (人差し指につながる手の甲の骨) をX線撮影し、画像上の濃淡や皮質骨の幅から骨密度を判定する方法です。
両手の間に骨密度の基準となる階段状のアルミ板を置いて、X線撮影を行うだけで短時間で簡単に終えることができます。
MD法で判定する中手骨の骨幹部は、骨粗鬆症の影響を受けにくい骨ですが、大規模な調査で有効性が示されています。
MD法で骨密度が低下している場合、その後に骨折する確率が増えるとされています。
前述のDEXA法と同じく、「若年成人平均の70%未満」で骨粗鬆症、「若年成人平均の70-80%」で骨量減少と判断されます。
ただし、感度が低いため、治療効果の判定には用いることはできないことが難点です。
骨密度検査の方法③「QUS法」
QUS法 (きゅーゆーえすほう) は、定量的超音波骨量測定法ともいい、骨に超音波をあてて、伝わる速さや超音波の減衰する程度から骨量を測定する方法です。
一般に音は、硬いものほど早く伝わり、弱くなりにくいという性質があり、QUS法はこの原理を使った測定方法です。
骨の硬さを評価するため、骨質も評価できると考えられています。
現時点では、海綿骨の多いかかとの骨を測定することが多く、放射線を用いないことから、地域の講習会やイベント、市の骨粗鬆症検診などで用いられています。
しかしMD法と同様に感度が高くないことから、スクリーニングとして利用されるのみで、正式な骨粗鬆症の診断には使用されません。
また、DEXA法とは測定原理も部位も異なるので、結果が一致しないこともしばしばです。
色んな検査方法があるんですね。
でも、「DEXA法 (できさほう)」が1番おすすめということは分かりました💡
そうなんです。
そして、骨粗鬆症の知識や治療経験が豊富、かつ測定方法の違いも理解している医師にみてもらうことが大切ですよ。
ちなみにDEXA法については、以下の記事でさらに詳しく解説しています。
骨粗鬆症検診の費用
① 自治体や公共機関の場合
基本的に自治体や公共の場所 (銀行や市役所) で行われている骨粗鬆症検診は、
「無料または低い料金」
であることがほとんどです。
よかった。
2024年時点での参考情報として、大阪府の自治体ウェブサイトに記載されている検診費用をご紹介します。
| 自治体 | 費用 |
|---|---|
| 大阪府大阪市 (超音波パルス透過法) | 無料 ※年度末現在で18歳以上の市民。 |
| 大阪府堺市 (QUS法) | 640円 ※市民税非課税世帯、生活保護世帯、中国残留邦人等支給世帯は、事前申請で無料。 |
| 大阪府阪南市 (レントゲン検査) | 500円 ※生活保護世帯は、事前申請で無料。 |
| 大阪府摂津市 (超音波検査) | 500円 ※生活保護世帯、中国残留邦人等支援受給者、後期高齢者医療保険加入者は、事前申請で無料。 |

② 医療機関の場合
病院によっては、骨ドックや骨粗鬆症検診を行っているところもあります。
一般的には、問診、採血、レントゲン、骨密度検査などを組み合わせて行われることが多いです。
| 状況 | 費用 |
|---|---|
| 完全自費診療の場合 | 約 20,000 〜 40,000円 |
| 診察により保険適応と判断された場合 | (3割負担なら) 約 5,000 〜 10,000円 |
こちらは精密検査なので、ある程度の料金になりますね。
そうですね。
ただし念のため事前に、施設側にお問い合わせをされるのが確実です。
骨粗鬆症検診による早期発見 / 早期治療が重要
骨粗鬆症は女性に多い病気です。
その数は、男性の約3〜4倍にのぼります。
確かに… 私の周囲で骨粗鬆症に悩んでいる人、ほぼ女性だ。
閉経後は骨密度が急速に減少する
骨粗鬆症は、骨折しやすい状態です。
特に女性は閉経後に骨密度が急速に減少するため、検診による「早期発見」「早期治療」が大切です。
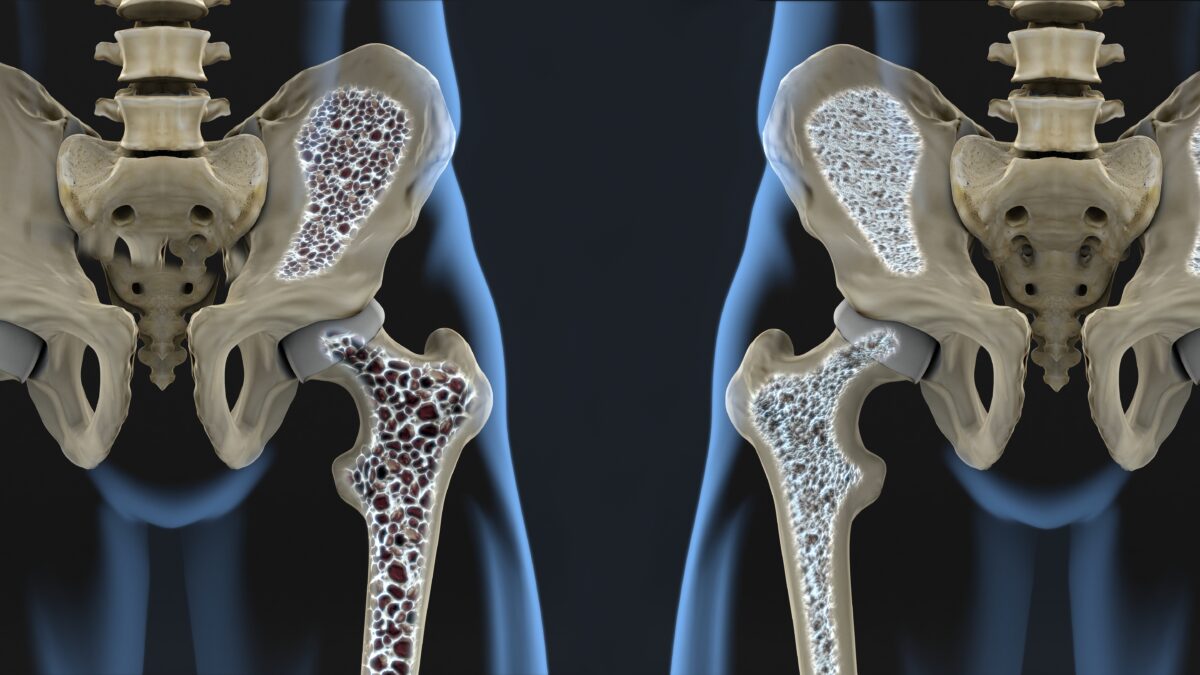
できれば若いうちから、過度なダイエットや偏食をせず、最大骨量を増やすことを意識して生活しましょう。
骨粗鬆症の2つの分類
骨粗鬆症の分類としては、
- 原発性骨粗鬆症
- 続発性骨粗鬆症
この2種類に大きく分けることができます。
いずれの場合も、「骨密度の低下」と「骨質劣化による骨強度の低下」が認められます。
原発性骨粗鬆症とは、加齢およびそれと並行して起こる性ホルモンの低下が主因です。
私は閉経後にエストロゲンが減少、「原発性骨粗鬆症」と診断されました。
対して続発性骨粗鬆症とは、原因となる基礎疾患が存在するものです。
とりわけ、グルココルチコイド過剰によるクッシング症候群、糖尿病、慢性閉塞性肺疾患 (COPD) 、慢性腎臓病などの生活習慣病は、骨質劣化の関与が大きくなります。
検査による早期発見 / 早期治療 を
大阪市の「骨粗しょう症検診 精密検査協力医療機関」では、骨密度検査の方法として主に「DEXA法 (できさほう)」を用いております。
このDEXA法で測定する部位は、
- 下位腰椎 (かいようつい)
- 大腿骨近位部 (だいたいこつきんいぶ)
です。
上述の部位で骨折を起こすと、健康寿命や生命寿命が短くなったり、寝たきりや要介護状態に陥りやすいことが分かっております。

そのため、腰椎 (ようつい) や大腿骨近位部 (だいたいこつきんいぶ) の骨折を起こさないよう、予防することが重要です。
すでに起こしてしまった方であっても、続発性骨折 (骨折の連鎖) を防ぐことが重要になってまいります。
また上記の検診において、「経過観察」となった方に対しても、今後の食生活に関するアドバイス、栄養バランスのとり方などを、管理栄養士から5分ほど話してもらうことができます。
もし「経過観察」と診断された場合、今後どれくらいの頻度で骨密度検査を受ければいいんでしょうか?
「経過観察」となった場合でも、年に1回は骨密度検査を受けることをおすすめします。
食事療法や運動療法だけで骨密度を改善させることは難しく、適切な治療介入時期を逃さないことが重要だからです。
当院「むつみクリニック」では、上記のDEXA法で骨密度検査を行っております。
必要な方は、採血で骨形成マーカーや骨吸収マーカーを測定し、骨代謝を評価しています。
余談となりますが、大阪市の骨粗鬆症検診で「要精密検査」となった方については、追跡調査として、どのような治療内容、診断結果に至ったかを大阪市にフィードバックするシステムになっており、行政と連携を取ることで当院は精密検査協力医療機関としての役割を果たしております。
しかし骨粗鬆症検診の受診率は低い
世界でも有数の高齢化率の高い日本では、骨粗鬆症患者は増加傾向です。
古いデータですが2012年時点で、約1,280万人の骨粗鬆症患者数が存在すると推計されました。これは当時人口の約10%に相当します。
骨粗鬆症は、症状を自覚する前に骨折を起こし、そこで初めて診断を受けることが多いです。
気づかぬうちに、「骨粗鬆症になっていた」という人が多いですからね。
はい。そのため、
「積極的に骨粗鬆症検診を受けよう」
という流れになりにくいのです。
よって骨粗鬆症の検診率は、「全国平均で約5%」という低さです。
思ったより本当に少ない。
ご参考までに、こちらの骨粗鬆症財団のウェブサイトに記載されている検診率をご覧ください。
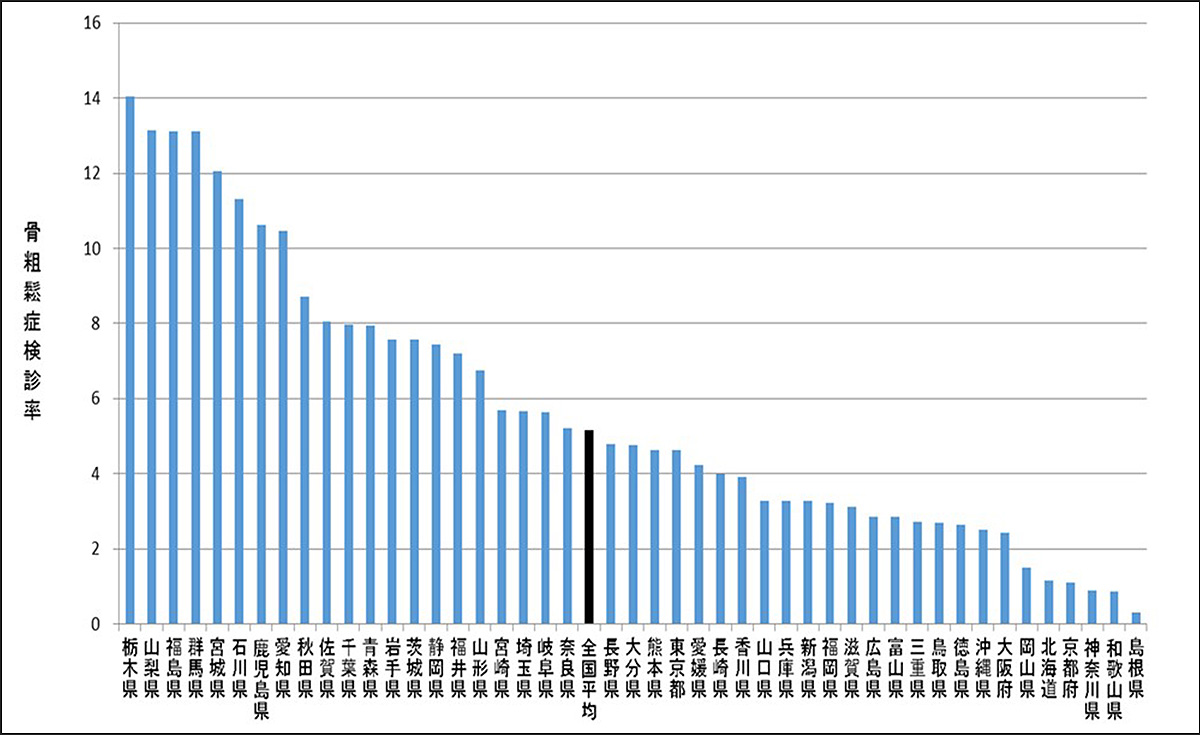
大阪府、えぇっ!?
全国平均よりさらに少ないんだ…
そうなんです。
この検診率の低さを、「いかに底上げしていくか」が今後の課題となるでしょう。
それには個人だけでなく、地域および社会全体としての取り組みが重要となってくると思います。
実際に一部の地域や共同体では、徐々にこのような動きが活発になってきております。
骨粗鬆症の専門外来
精密検査で「骨粗鬆症」と診断されたのですが…
通院先はどんな病院を探せば…?
大阪市内には、数多くの整形外科クリニックがあります。
そのうち一部のクリニックでは、当院のように「骨粗鬆症の専門外来」が用意されています。
※内科の医師が担当されているところもあるようです。

当院「むつみクリニック」では、骨粗鬆症専門外来を設置するとともに、「日本骨粗鬆症学会」所属の整形外科専門医が担当しております。
この「日本骨粗鬆症学会」に登録している認定医は、骨粗鬆症診療および治療に関して一定の知識と経験を要すると考えてよいでしょう。
患者様のなかには、ご自身の骨の悩みだけでなく、ご家族の身体を不安に感じ来院される方も多いです。
他院で治療されている方でも、前医での検査結果やお薬手帳をお持ちいただければ、必要に応じて再評価、アドバイスなども可能です。
当院「06-6686-7623」までお気軽にご相談ください。
ちなみに当院での「骨粗鬆症の専門外来」については、以下の記事でさらに詳しく解説しています。
骨粗鬆症検診は「二次性骨折」の予防につながる
骨粗鬆症対策と同様、初発骨折後の「二次性骨折の予防」はとても重要な課題です。
二次性骨折…!
そこまでは考えていなかった…
骨折の連鎖を呼ぶ二次性骨折
初発骨折が再発リスクとなり、骨折が骨折を呼び、これを繰り返すことで、
- 要介護
- 寝たきり
- そして死に至る
という最悪のケースに至る事がめずらしくありません。
そのための施策の1つとして、「骨折予防を目的とした骨粗鬆症検診」がとても重要です。
しかしここ大阪市でも骨粗鬆症検診は、まだまだ不十分な実施状況です。
すでに骨折を起こしている患者様は、治療のために来院されますので、その機会を利用して「骨粗鬆症の継続治療につなげること」が二次性骨折予防に有効と言えます。
骨折リエゾンサービス (FLS) による二次性骨折の予防
二次性骨折を予防するためには、多職種が横断的に関わることも重要です。
「骨折リエゾンサービス (FLS) 」という言葉をご存知でしょうか?
初めて聞きました。
骨折リエゾンサービス (FLS) とは、さまざまな職種の方が連携して、脆弱性骨折患者に対する、
「骨粗鬆症治療開始率」
「治療継続率」
を上げるとともに、転倒予防を実践することで二次骨折を防ぐ… という取り組みです。

骨折リエゾンサービス (FLS) は、二次性骨折を防ぎ、骨折の連鎖を断つことを使命としています。
FLSは、二次性骨折予防の重要性が認識されるなか、その解決方法として世界的に普及しました。
チームメンバーとなる医師や看護師などが協力し、対象患者の特定から二次性骨折リスクの評価、治療、転倒予防、その後のフォローアップなどを行います。
ある病院でFLSを利用した3年間の追跡調査では、連携先での治療計画、治療中止理由などの実態が明らかになりました。
うーん… どういうこと?
例えば、入院時に骨粗鬆症治療を行っていた患者様が退院後、骨粗鬆症治療の経験があまりない内科クリニックに通った場合、多剤併用を避けるために骨粗鬆症治療薬の処方が中止されたり、介護老人保健施設に入所した際に医療費の問題で中止された… といったような全体像が把握できたと報告されています。
そうか、「全体的な連携ができていない」ということやね。
こういった調査結果をもとに、骨粗鬆症治療の重要性の認識を補うため、地域連携を通じて骨密度検査や治療継続の大切さ、医療費負担の少ない薬剤などについて情報共有した結果、
「FLSの導入から3年間で、約70%という高い水準での治療継続率を達成した」
ということが報告されています。

そして当院「むつみクリニック」は、この骨折リエゾンサービス (FLS) を重視しています。
多職種で連携することで、二次性骨折の予防、骨粗鬆症治療の継続率向上につながるためです。
そういう連携がされていれば、安心できますね。
二次性骨折予防のためのかかりつけ医
そして二次性骨折の予防には、維持期を担うかかりつけ医の役割も欠かせません。
二次性骨折は、骨折の連鎖から「要支援」「要介護」「寝たきり」というリスクに直結する可能性があり、一次骨折以上に注意が必要です。
しかしながら脆弱性骨折を起こし、専門病院で入院、手術、リハビリを実施し、せっかく骨折の治療を終えたものの…
その後の骨粗鬆症検査が実施されず、整形外科のクリニックにも紹介されないというケースは未だに多いと感じます。
初診の患者様や骨粗鬆症治療目的で来院された方に問診してみると、未治療のまま放置されているケースをちらほら見かけます。
このような状況を改善するには、かかりつけ医がキーマンになると考えます。

かかりつけ医が「骨粗鬆症」という疾患にこれまで以上に注目することで、ロコモ予防、サルコペニア予防、ひいては二次性骨折の予防に向けた骨粗鬆症の継続治療が進みます。
大腿骨近位部骨折 (だいたいこつきんいぶこっせつ) の患者様の半数以上は、内科のかかりつけ医にかかっていることが多いので、地域の医師同士の連携がとても重要です。
急性期病院や回復期病院で検査が行われ、すでに骨粗鬆症治療が必要と判断されている患者様ですので、骨粗鬆症治療実施の有無ではなく、生活習慣病と合わせてこれを管理し、副作用チェックなどを含めた治療の継続を行うことも大切です。
骨粗鬆症診療にあたる整形外科医や内科医師だけでなく、社会全体として二次性骨折予防に関する知識や目的を共有し、患者様1人1人の健康寿命を延伸することに努めることが求められております。
【参考文献 / 参考サイト】
- 井上大輔: MSのための続発性骨粗鬆症エッセンシャルズ. The Journal of Japan Osteoporosis Society 9 (1): 9-12, 2023
- T.Maehara: Experieuce in rebuilding the osteoporosis treatment system by reviewing osteoporosis patients. The Journal of Japan Osteoporosis Society 9 (1): 27-34, 2023
- 山本智章: 二次性骨折の予防について考える. 骨粗鬆症のoverview. BRIDGE vol.1, 2023
- 石橋英明: 骨粗鬆症の最新治療 (いまからでも実行できる寝たきりにならない方法)
- 北里大学メディカルセンター: 骨粗鬆症専門外来開設のお知らせ
- 公益財団法人 骨粗鬆症財団: 骨粗鬆症検診率