骨粗鬆症とは
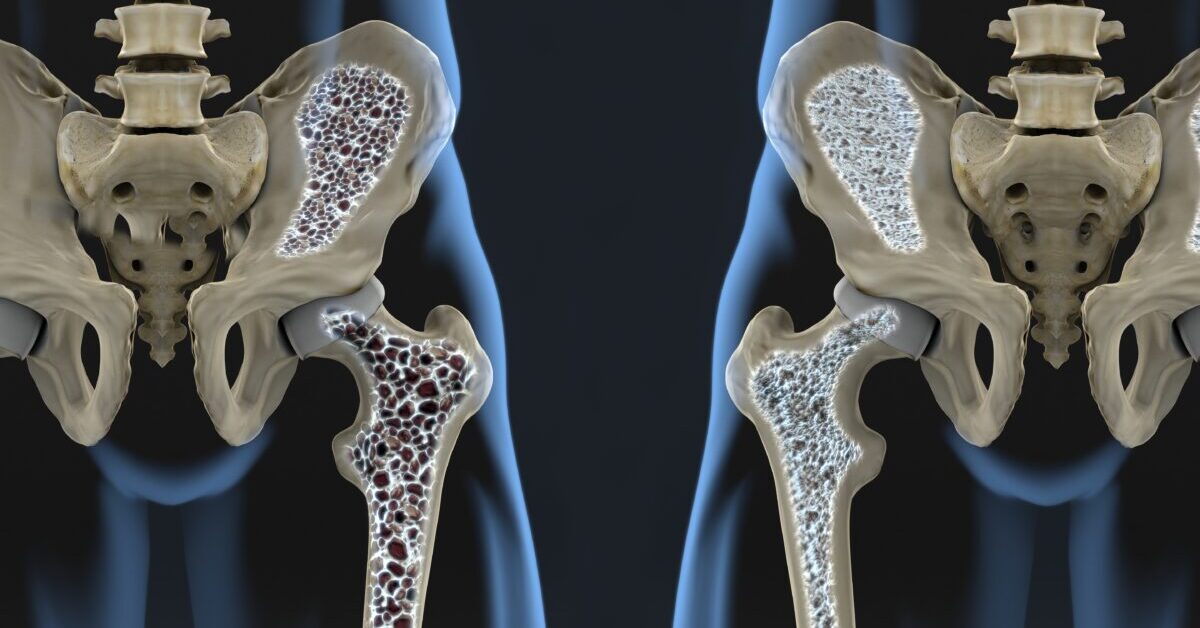
骨粗鬆症とは簡単に言うと
骨粗鬆症とは簡単に言うと、
「骨が弱くなり、骨折しやすくなる病気」
です。
骨がスカスカになっているから、転んだりほんのちょっとしたことで、骨が折れてしまう状態ですね。
そうなんです。
骨折がきっかけで、要介護や寝たきり状態につながる事もあります。
日本には、800万~1,100万人の骨粗鬆症患者がいると言われております。
高齢化に伴い、その数は増加傾向です。
寝たきり状態になる事は避けたい…
このページでは骨粗鬆症の症状、原因、予防なども説明してまいります。
骨粗鬆症の症状
骨粗鬆症になると、どんな症状が起こるんですか?
初期段階ではほとんどの場合、痛みなどの症状がありません。
しかし骨粗鬆症が進行していくと、転ぶなどのちょっとしたはずみで骨折しやすくなります。
そして骨折したりギックリ腰になった場合、強い痛みになります。
骨折したときって、動けないくらいの激痛ですもんね。
骨折が起こりやすい場所としては、
- 背骨
- 手首の骨
- 太ももの付け根の骨
などです。
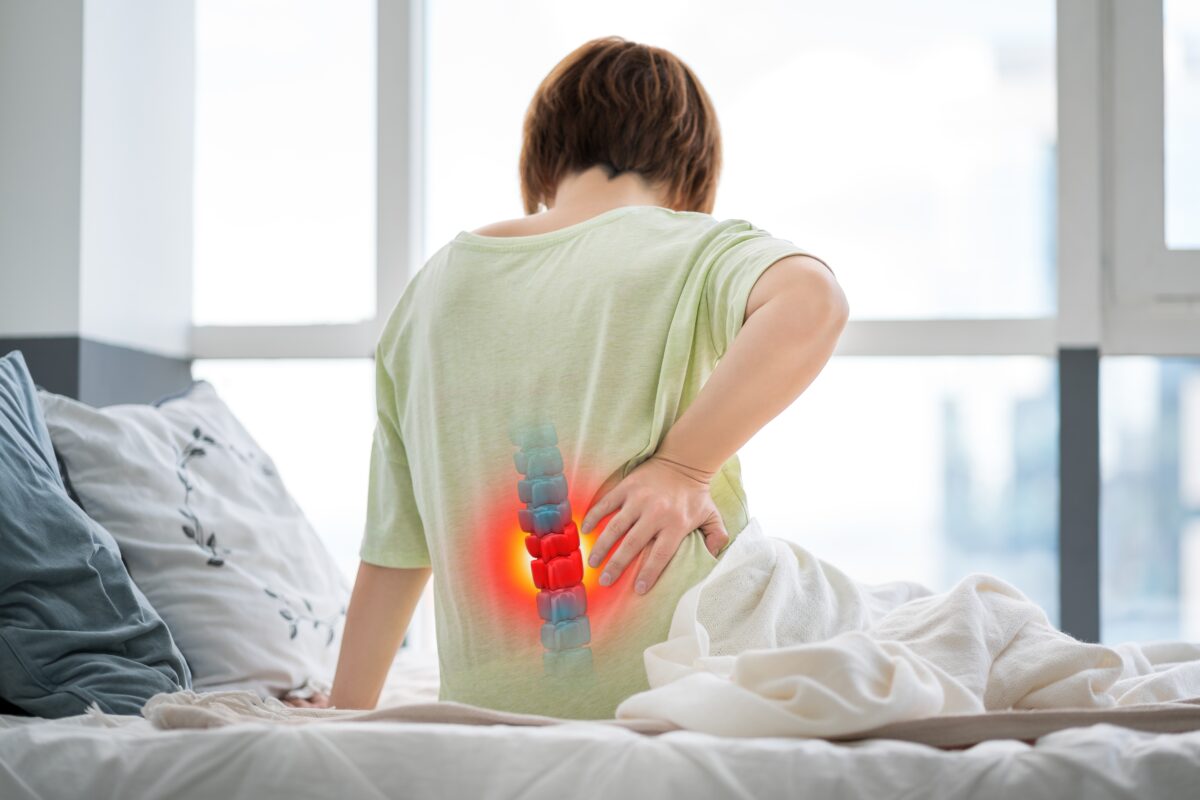
骨折によって、疼痛 (とうつう) が慢性的に続く場合もあります。
疼痛… 気になる程度の痛みが続く事もある、ってわけですね。
また、骨折後の変形や機能障害が生じることもあります。
骨折後の変形?
例えば腰椎 (ようつい) を骨折した方の場合、
- 身長が、若いときに比べて縮んだ。
- 背中が曲がってしまい、前を向くことがつらい。見た目が恥ずかしい。
といった方もいらっしゃるでしょう。
背中が丸くなったり、身長が縮んだりするって事ね…
骨粗鬆症が原因となる骨折で、最も発生率が高く患者数も多いのは、
「脊椎骨折 (せきついこっせつ) 」
それに続くのが、
「大腿骨近位部骨折 (だいたいこつきんいぶこっせつ) 」
です。
骨粗鬆症に伴う脊椎骨折の症状
脊椎骨折 (せきついこっせつ) は、
- 転倒後の「背中の痛み」を主な訴えとして受診する場合。
- はっきりとした外傷がない場合。
この2つの場合があります。
前者は、「全体の1/3程度」と考えられます。
後者は、骨折を自覚しない間に脊椎変形が徐々に進行し、次第に腰痛を自覚するようになります。
※そのため「いつの間にか骨折」とも呼ばれます。
この骨粗鬆症に伴う脊椎骨折は、胸腰椎移行部によく起こります。
多発性に骨折を生じると、腹部膨満感、逆流性食道炎、食道裂孔ヘルニアなどを併発することもあります。
もし「2cm以上の身長低下」が起きていれば、脊椎骨折の疑いがあるでしょう。
うーむ…
骨粗鬆症って、初期はほとんど自覚症状がないのに、悪化するとこういう怖い症状に進む事があるんだなぁ。
骨粗鬆症の原因
骨粗鬆症は、いわゆる「多因子疾患 (たいんししっかん) 」です。
たいんし… しっかん?
はい。
要は遺伝的要因と環境要因、この2つが合わさって起こる病気なんですね。
骨粗鬆症の原因: 遺伝的要因
骨粗鬆症そのものは遺伝しませんが、身体のつくりが遺伝します。
つまり、もしご家族に骨粗鬆症の方がいる場合、ご自身も骨粗鬆症になるリスクは高まります。
骨粗鬆症の原因: 環境要因
環境要因としては、骨を形成するカルシウムやマグネシウムの不足、カルシウムの吸収に必要なビタミンDなどのビタミンがバランスよく取れていないことが挙げられます。
また、運動によって骨に一定以上の負荷をかけなければ、カルシウムの利用効率が悪くなります。
そのため、運動不足も骨粗鬆症の一因となりす。
そして骨粗鬆症になるのは、ほとんどが高齢女性です。
これは閉経後、骨芽細胞を活発にする女性ホルモン「エストロゲン」が激減するためです。
心当たりがある… 生活習慣を改善していかなきゃ。
骨粗鬆症はもはや、生活習慣病の1つとも捉えられています。
しかし今現在、自治体の骨粗鬆症検診も、十分な機能を果たしているとは言いがたい状況です。
人間ドックなどで行われている骨密度検査も、正確な診断には不適当な超音波検査を使用しているような状態です。
そうなんですね。
次は、「骨粗鬆症の診断」についてお聞かせください…!
骨粗鬆症の診断
骨粗鬆症の診断にあたっては、腰や背中の痛みを有するさまざまな疾患を鑑別することが大切です。
そして、低骨量を来たす他の疾患を考えるうえで、問診は非常に重要になります。

痛みがある場合なら、
「痛みの部位や程度」
「急性発症か慢性痛か」
「起き上がりの際の痛みか、安静時の痛みか」
を確認します。
それ以外にも、閉経状況、骨折の既往 (外力の大きさ) 、出産歴、外傷歴、運動習慣、食事摂取状況、内服している薬剤を問診で確認していきます。
そして、いよいよ検査ですね。
必要な検査は大きく分けて血液検査、X線検査 (レントゲン検査) 、骨密度測定に分けられます。
① 血液検査
血清カルシウムやリン、アルカリフォスファターゼを測定します。
また最近では骨代謝マーカー (骨吸収マーカーや骨形成マーカーがあります) もタイミングをみて調べることで、骨代謝回転を評価し、病態の診断を経て治療薬の選択を行います。
② X線検査
胸腰椎 (きょうようつい) の正面と側面、2方向のX線撮影を行います。
レントゲン検査ですね。
はい。
この検査は、腰や背中の痛みを来たす他の疾患との鑑別のために、重要となります。
③ 骨密度測定
骨密度は、測定部位の骨折リスクを最も良く反映します。
そのため、大腿骨近位部 (頚部および転子部) と腰椎 (正面) が測定部位として最適です。
この他の部位としては前腕骨、中手骨、踵骨での測定、評価も可能です。

しかしながら測定部位によって骨密度減少の程度に差があるため、評価結果が異なる場合があり、注意が必要です。
測定部位によって結果が異なる場合は、最も低いYAM値 (やむち) を診断に用います。
また、一般的に薬物治療効果のモニタリングには、腰椎や大腿骨近位部以外の測定は適していません。
※骨密度測定には、「DEXA法 (できさほう) 」をはじめとして複数の測定方法があります。
「DEXA法 (できさほう) 」っていうのは、市民検診でも聞いたことがあります。
はい。DEXA法での骨密度測定が、1番おすすめです。
このDEXA法については、以下の記事でさらに詳しく解説しています。
特に「閉経後の女性」は、定期的な骨密度検査を受けることをおすすめいたします。
骨粗鬆症の予防
骨粗鬆症の予防では、要介護状態や寝たきり状態を予防することが大切です。
日常生活で、以下の点を重視しましょう。
- 家の外でも中でも、転ばないように注意。
- タンパク質、カルシウム、ビタミンD、ビタミンKを取る。
- 日光浴をする。
- 医師と相談のうえで、適度な運動をする。
- 禁煙。
- アルコールとカフェインは控えめに。
転倒は要注意ですね…
家の中も整理整頓しなきゃ。
骨粗鬆症の予防: 栄養
栄養管理で重要なことは、全身の栄養状態を良好に保つことです。
そのためには適切なエネルギー摂取、つまり「体重管理」が不可欠になります。
次に、タンパク質の摂取を確保するとともに、カルシウムやビタミンDなど骨に必要な栄養素の摂取も重要です。
骨粗鬆症の治療薬を服用されている場合も、適量のカルシウムやビタミンDの摂取が欠かせません。

なお「骨粗鬆症と栄養」については、以下の記事でさらに詳しく解説しています。
余談ですが、当院は「大阪市骨粗鬆症検診精密検査協力医療機関」の1つです。
大阪市と企業と連携する「骨粗鬆症疾患の啓発運動」に参加しております。
具体的には過去の実施データに基づき、骨折既往歴の有無により再骨折リスクの高い市民や、過去に骨粗しょう症の薬物治療歴があるものの、直近の骨粗鬆症治療歴のない大阪市民に対して検査や受診を促します。
その結果として骨折による寝たきりを防止し、市民の健康寿命の延伸につながる事業構築を目指しております。
骨粗鬆症の治療
骨粗鬆症の治療は、薬物治療が主になります。
薬物治療とともに食事療法や運動療法も並行し、
「骨密度の低下を抑え、骨折を防ぐこと」
が重要です。
※問診や検査の結果、全員が薬物治療となるわけではございません。
薬物治療では、内服薬や注射 (カルシトニン製剤) などによる治療を行います。

骨粗鬆症の薬物治療は根気よく
骨粗鬆症の薬物治療は多くの場合、長期治療を継続することで効果があらわれます。
しかし、骨粗鬆症と診断されて薬物治療をはじめたものの、
「1年後も処方通りの服薬を続けているのは、全体の約5割しかいない」
という報告があります。
1年以内に半分の方が、薬物治療を中断するんですね。
はい。痛みが消えても、自分の判断で服薬を中断しないようにしましょう。
お薬が飲みにくい場合は、医師や薬剤師に事前相談を。
補足ですが、病院や地域によっては、骨粗鬆症診療を病院全体の取り組みにしています。
対症を脆弱性骨折患者にしぼり、骨粗鬆症プロトコルの作成などの骨粗鬆症診療システムの再構築や、地域連携パスを利用した運用方法を見直すなどの工夫をこらし、対象の漏れなく骨密度や血液検査を行う、というようなことが実施されております。
薬物治療中の「顎骨壊死」に注意を
骨粗鬆症治療の薬剤では、一定期間使用することで副作用が生じるものがあります。
特に歯科領域で注意すべきものとして、
「顎骨壊死 (がっこつえし) 」
と呼ばれる病気があります。
顎骨壊死の症状
骨吸収抑制薬の使用により、あごの骨の血流が阻害され、骨が細菌感染を起こしたり壊死してしまいます。
ビスフォスフォネート製剤をはじめとする骨吸収抑制作用を持つ薬は、骨代謝を抑制します。
それによって、新しい骨や歯茎などをつくる機能も抑えられることになるのです。
顎骨壊死の原因
ビスフォスフォネート剤やデノスマブ、ロモソズマブといった、骨吸収抑制作用をもつ薬剤を用いることで生じることが報告されております。
2016年のポジションペーパーによると、
- 内服するビスフォスフォネート製剤による発生率… 10万人あたり、1.04〜69人。
- 注射製剤による発生率… 10万人あたり、0〜90人。
といずれも低く、割合としては約0.01%です。
「虫歯や歯周病などがあって、口腔内環境が悪い状態」ですと、細菌感染を引き起こしやすくなり、最終的に骨が壊死する可能性が高くなります。
顎骨壊死の対処方法
以上のことからビスフォスフォネート製剤の投与前には、歯科とも連携し、口腔内衛生環境を評価しておく必要があります。
いざ骨吸収抑制薬を使用した後でも、歯科と連携し定期的な口腔内チェックだけでなく、口腔内衛生環境に悪影響をおよぼす喫煙の中止や糖尿病の良好なコントロール、食生活の改善などが必要です。

口腔内衛生環境… 顎骨壊死を防ぐために、こういったことも日頃から注意が必要ですね。
骨粗鬆症のリスクが高い方
「自分はたぶん骨粗鬆症と無縁」と思っている方でも、以下の疾患をお持ちである方は注意が必要です。
- 糖尿病、高脂血症、喫煙。
- 心筋梗塞や狭心症、脳梗塞などの動脈硬化性疾患。
- 慢性腎臓病、甲状腺疾患。
- ステロイドの内服歴がある、または現在使用している。
上記のいずれも、骨粗鬆症との関連性が証明されております。
加えて、以下のような方も骨粗鬆症のリスクがあります。
- 閉経している。
- 治療により、生理を止めている。
- 喫煙している。
- お酒をよく飲んでいる。
特に女性は、男性と比較して骨量が少ないです。
閉経後の女性は、ホルモンバランスが崩れ、「骨密度が一気に低下する」ことが確認されております。
ふむ… 閉経後は特に、定期的な骨密度検査が大事なんですね。
要注意 ①: 閉経期
閉経期はさまざまな更年期に関わる障害がみられ、骨の健康についても意識する人が増えてきます。
例えば「国民健康栄養調査」の結果を見ると、カルシウム摂取量が若年成人より閉経期の方の摂取量が多くなっております。
確かに若い頃より今のほうが、カルシウムを取ることを意識するようになった…
成年期の骨粗鬆症検診も大切ですが、閉経後の骨粗鬆症検診はさらに重要です。
閉経後は、骨の健康状態をチェックすることが不可欠です。
閉経後の栄養管理で注意が必要なこととして、
「ダイエットのために食事量を減らす方」
が散見されることです。
(ぎくっ… )
例えばコレステロール値を気にするあまり、牛乳の飲用を止めてしまうことや、極端な糖質制限食などを行ってしまう方が多いです。
こうした現象は、特に若年の方に多くみられます。
昨今ではSNSなどで、医学的根拠やエビデンスのないダイエット方法を簡単に真似てしまう… という事も起きています。
常にバランスのよい食事を心がけ、骨の健康に必要なカルシウム、ビタミンD、ビタミンKなどを摂取するように心がけましょう。

要注意 ②: 高齢期
高齢期においては、すでに骨粗鬆症と診断されている場合や、既存骨折を有している場合、骨折の治療が必要な場合などは、骨粗鬆症を対象とした多職種連携の重要性が増します。
この多職種連携は、
「骨粗鬆症リエゾンサービス (OLS) 活動」
と呼ばれており、2022年4月時点で約3,500名の骨粗鬆症マネージャーが活躍されています。
その職種比率は、看護師51%、理学療法士19%、薬剤師16%、診療放射線技師6%、管理栄養士3%、作業療法士2%、その他3%となっています。
骨粗鬆症を防ぐためのチーム連携、色んなご職業の方がいらっしゃるんですね。
高齢期の栄養管理で重要なことは、やはり「適切な体重管理」です。
そして骨粗鬆症だけでなく、サルコペニア、フレイル、ロコモティブシンドロームなどを見据えた栄養管理が大切になってまいります。
栄養管理は、管理管理栄養士が中心となって展開することが理想的ですが、実際の現場では看護師など他職種が栄養管理を行っている場合も多いです。
リエゾンサービスに該当する職種のメンバーだけでなく、ご本人およびそのご家族も、
「骨粗鬆症の栄養管理は、カルシウムとビタミンDだけでは不十分」
ということをご理解いただくことが大切です。
特に高齢者では、低栄養やフレイルの予防も重要であり、適切なエネルギー管理、タンパク質の摂取が基本です。
骨密度だけでなく、継続的に体重や身体組成 (除脂肪量、骨格筋量) を測定することが不可欠です。
医療機関にお早めのご相談を
お早めの治療が、骨折の連鎖を断ち切るために重要です。
骨の健康チェック (骨密度検査や骨代謝マーカーなどの測定) が可能な医療機関を受診しましょう。
当院も大阪市のウェブサイトにおいて、
「骨粗鬆症の精密検査を行う医療機関、病院」
として登録されております。
骨粗鬆症は、生活習慣などの影響を受ける疾患でもあるため、若いうちから自身の骨密度を知っておくことも大切です。
若くして骨密度が低かったとしても、食生活や運動で改善に向けて動くことができますもんね。
はい。
そして骨密度は遺伝的要因の影響を受けることもあるので、ぜひご家族と一緒に検査を受けてはいかがでしょうか。
当院「むつみクリニック」は、骨粗鬆症に関して専門的、かつ1人1人に合った治療や栄養指導を行っております。
検診やドックでの検査結果や、他院での骨密度検査結果などを持参されると、診断がよりスムーズとなります。お気軽にご相談ください。
【参考文献】
- 今日の治療指針 第6版
- 骨粗鬆症の栄養管理と多職種連携 上西一弘 The Journal of Japan Osteoporosis Vol.8 No.3 2022.99-103